孕前保健和孕期保健是降低孕产妇和围产儿并发症的发生率及死亡率、减少出生缺陷的重要措施。通过规范化的孕期保健和产前检查,能够及早...
孕前保健和孕期保健是降低孕产妇和围产儿并发症的发生率及死亡率、减少出生缺陷的重要措施。通过规范化的孕期保健和产前检查,能够及早防治妊娠期合并症及并发症,及时发现胎儿异常,评估孕妇及胎儿的安危,确定分娩时机和分娩方式,保障母儿安全。
中华医学会妇产科学分会产科学组在《孕前和孕期保健指南(第1版)》的基础上,参考美国、英国、加拿大和WHO等发布的孕前和孕期保健指南,并遵循《中华人民共和国母婴保健法》、国家卫生健康委员会发布的相关管理办法和技术规范,同时也考虑了卫生经济学的要求,制定了《孕前和孕期保健指南(2018)》。本指南的内容包括:健康教育及指导、常规保健内容、辅助检查项目(分为必查项目和备查项目)。其中,健康教育及指导、常规保健内容和辅助检查的必查项目适用于所有的孕妇,有条件的医院或有指征时可开展备查项目。同时,本指南制定了简要表格,便于临床医师使用时快速参考。本指南仅适用于单胎妊娠、无妊娠并发症和合并症的孕妇。
孕前保健是通过评估和改善计划妊娠夫妇的健康状况,减少或消除导致出生缺陷等不良妊娠结局的风险因素,预防出生缺陷发生,提高出生人口素质,是孕期保健的前移。
遵循普遍性指导和个体化指导相结合的原则,对计划妊娠的夫妇行孕前健康教育及指导,主要内容包括:
(3)补充叶酸0.4~0.8 mg/d,或含叶酸的复合维生素。既往生育过神经管缺陷(NTD)儿的孕妇,则需每天补充叶酸4 mg。
(6)避免接触生活及职业环境中的有毒有害物质(如放射线、高温、铅、汞、苯、砷、农药等),避免密切接触宠物。
(7)改变不良的生活习惯(如吸烟、酗酒、吸毒等)及生活方式;避免高强度的工作、高噪音环境和家庭暴力。
(4)生活方式、饮食营养、职业状况及工作环境、运动(劳动)情况、家庭暴力、人际关系等。
(10)地中海贫血筛查(广东、广西、海南、湖南、湖北、四川、重庆等地区)。
孕期保健的要求,是在特定的时间,系统提供有证可循的产前检查项目。产前检查的时间安排,要根据产前检查的目的来决定。
合理的产前检查次数及孕周不仅能保证孕期保健的质量,也可节省医疗卫生资源。WHO(2016年)发布的孕期保健指南,将产前检查次数增加到8次。
(2)营养和生活方式的指导(卫生、性生活、运动锻炼、旅行、工作)。根据孕前BMI,提出孕期体质量增加建议。
(3)继续补充叶酸0.4~0.8 mg/d至孕3个月,有条件者可继续服用含叶酸的复合维生素。
(4)避免接触有毒有害物质(如放射线、高温、铅、汞、苯、砷、农药等),避免密切接触宠物。
(6)改变不良的生活习惯(如吸烟、酗酒、吸毒等)及生活方式;避免高强度的工作、高噪音环境和家庭暴力。
(3)评估孕期高危因素。孕产史(特别是不良孕产史如流产、早产、死胎、死产史),生殖道手术史,有无胎儿畸形或幼儿智力低下,孕前准备情况,孕妇及配偶的家族史和遗传病史。注意有无妊娠合并症,如:慢性高血压、心脏病、糖尿病、肝肾疾病、系统性红斑狼疮、血液病、神经和精神疾病等,及时请相关学科会诊,不宜继续妊娠者应告知并及时终止妊娠;高危妊娠继续妊娠者,评估是否转诊。本次妊娠有无阴道出血,有无可能致畸的因素。
(4)全面体格检查,包括心肺听诊,测量血压、体质量,计算BM;常规妇科检查(孕前3个月未查者);胎心率测定(多普勒听诊,妊娠12周左右)。
(10)地中海贫血筛查(广东、广西、海南、湖南、湖北、四川、重庆等地区)。
(11)超声检查。在孕早期(妊娠6~8周)行超声检查,以确定是否为宫内妊娠及孕周、胎儿是否存活、胎儿数目、子宫附件情况。
(10)胎儿染色体非整倍体异常的孕早期(妊娠10~13周+6)母体血清学筛查[妊娠相关血浆蛋白A(PAPP-A)和游离-hCG]。注意事项:空腹;超声检查确定孕周;确定抽血当天的体质量。
(11)超声检查:妊娠11~13周+6测量胎儿颈部透明层的厚度;核定孕周;双胎妊娠还需确定绒毛膜性质。NT的测量按照英国胎儿医学基金会标准进行(超声医师需要经过严格的训练并进行质量控制)。高危者,可考虑绒毛活检或羊膜腔穿刺检查。
(5)非贫血孕妇,如血清铁蛋白30g/l,应补充元素铁60mg/d;诊断明确的缺铁性贫血孕妇,应补充元素铁100~200mg/d。
(3)体格检查,包括血压、体质量,评估孕妇体质量增加是否合理;子宫底高度;胎心率测定。
(1)无创产前基因检测(NIPT):NIPT筛查的目标疾病为3种常见胎儿染色体非整倍体异常,即21三体综合征、18三体综合征、13三体综合征。适宜孕周为12~22周+6。具体参考国家卫计委发布的《孕妇外周血胎儿游离DNA产前筛查与诊断技术规范》。
⑦医师认为有明显影响结果准确性的其他情形。NIPT报告应当由产前诊断机构出具,并由副高以上职称并具备产前诊断资质的临床医师签署。NIPT检测结果为阳性,应进行介入性产前诊断。
(2)胎儿染色体非整倍体异常的中孕期母体血清学筛查(妊娠15~20周,最佳检测孕周为16~18周)。注意事项:同早孕期血清学筛查。
(3)羊膜腔穿刺术检查胎儿染色体核型(妊娠16~22周),针对高危人群。
(1)GDM筛查。直接行75 gOGTT,其正常上限为:空腹血糖水平为5.1 mmol/L,1h血糖水平为10.0 mmol/L,2h血糖水平为8.5mmol/L。孕妇具有GDM高危因素或者医疗资源缺乏的地区,建议妊娠24~28周首先检测空腹血糖(FPG)。具体参考中华医学会《妊娠合并糖尿病诊治指南(2014)》。
(2)子宫颈分泌物检测胎儿纤连蛋白(fFN)水平(子宫颈长度为20~30 mm者)。
(1)妊娠35~37周B族链球菌(GBS)筛查:具有高危因素的孕妇(如合并糖尿病、前次妊娠出生的新生儿有GBS感染等),取直肠和阴道下1/3分泌物培养。
(2)妊娠32~34周肝功能、血清胆汁酸检测[妊娠期肝内胆汁淤积症高发病率地区的孕妇]。
(3)妊娠32~34周后可开始电子胎心监护[无应激试验(NST)检查(高危孕妇)]。
(1)超声检查[评估胎儿大小、羊水量、胎盘成熟度、胎位,有条件可检测脐动脉收缩期峰值和舒张末期流速之比(S/D比值)等]。
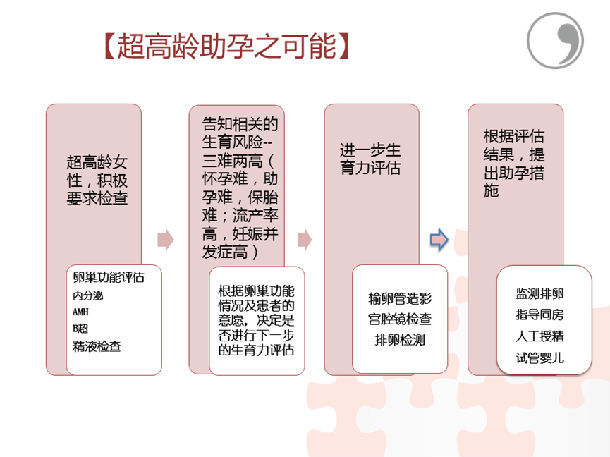
1.仔细询问孕前病史,重点询问是否患有糖尿病、慢性高血压、肥胖、肾脏及心脏疾病等,询问既往生育史;本次妊娠是否为辅助生殖治疗受孕;两次妊娠的间隔时间;明确并记录高危因素。
2.评估并告知高龄孕妇的妊娠风险,包括流产、胎儿染色体异常、胎儿畸形、妊娠期高血压疾病、GDM、胎儿生长受限(FGR)、早产和死胎等。
3.规范补充叶酸或含叶酸的复合维生素;及时规范补充钙剂和铁剂,根据情况可考虑适当增加剂量。
(1)妊娠11~13周+6应行早孕期超声筛查:胎儿NT、有无鼻骨缺如、NTD等;
(2)预产期年龄在35~39岁而且单纯年龄为高危因素,签署知情同意书可先行NIPT进行胎儿染色体非整倍体异常的筛查;预产期年龄40岁的孕妇,建议绒毛穿刺取样术或羊膜腔穿刺术,进行胎
5.年龄40岁的孕妇,应加强胎儿监护,妊娠40周前适时终止妊娠。
1.骨盆外测量:已有充分的证据表明骨盆外测量并不能预测产时头盆不称。因此,孕期不需要常规检行盆外测量。对于阴道分娩的孕妇,妊娠晚期可测定骨盆出口径线.弓形虫、巨细胞病毒和单纯疱疹病毒血清学筛查:目前,对这3种病原体没有成熟的筛查手段,孕妇血清学特异性抗体检测均不能确诊孕妇何时感染、胎儿是否受累以及有无远期后遗症,也不能依据孕妇的血清学筛查结果来决定是否需要终止妊娠。建议孕前筛查或孕期有针对性的筛查,不宜对所有的孕妇进行常规筛查,避免给孕妇带来心理的恐惧和不必要的干预。
3.妊娠期BV筛查:妊娠期BV的发生率为10%~20%,与早产发生有关,早产高危孕妇可筛查BV,但不宜针对所有孕妇进行常规BV筛查。
4.子宫颈分泌物检测fFN及超声检查评估子宫颈:早产高危孕妇行这两项筛查的价值在于,阴性结果提示近期内无早产可能,从而减低不必要的干预。但是尚没有足够的证据支持对所有孕妇进行子宫颈分泌物fFN检测及超声子宫颈长度的评估。
5.每次产前检查时行尿蛋白和血常规检查:不需要每次产前检查时进行尿蛋白和血常规检查,但妊娠期高血压疾病和妊娠期贫血的孕妇可反复进行尿蛋白和血常规检查。
6.甲状腺功能筛查:孕妇甲状腺功能减退会影响儿童神经智能的发育。虽然有专家建议筛查所有孕妇的甲状腺功能(游离三碘甲状腺原氨酸、游离甲状腺素和促甲状腺素),但是目前尚没有足够的证据支持对所有孕妇进行甲状腺功能的筛查。孕期应保证充足的碘摄入。
7.结核病筛查:目前尚没有足够的证据支持对所有孕妇进行结核病的筛查(包括PPD试验和胸部X线检查)。高危孕妇(结核病高发区、居住条件差、HIV感染、药物成瘾者)可以在妊娠的任何时期进行结核病筛查。
母乳是宝宝最理想、最安全的天然食物,也是妈妈给宝宝最好的礼物。《指南》中也特别强调了母乳喂养的重要性。
然而,乳头疼痛严重影响着哺乳以及妈妈的健康(通常在开始哺乳后的3~45天内疼痛最严重)。
保愈美护乳贴专门为哺乳期的妈妈准备,首次哺乳后立即使用,可防止婴儿吮吸导致的乳头破损和疼痛。护乳贴也可用于缓解乳头的敏感、疼痛、发炎、破损等问题。
专家提醒:应持续使用直至妈妈适应了母乳喂养。如出现不适情况应立即再次使用。出现不适情况多是因为乳头破损更严重引起。柔软的护乳贴只需佩戴在文胸内,可有效减缓乳头疼痛和破损情况加剧,吸收渗漏乳汁,并减少文胸或衣物对乳头的摩擦损伤。
未经允许请勿转载:56健康网 » 收藏丨孕前和孕期保健指南(2018)完整版
 56健康网
56健康网